Консультации врачей онлайн
ОбратитьсяОстрая крапивница: симптомы, причины и методы лечения
41
5 мин.
Острая крапивница: симптомы, причины и методы устранения
Острая аллергическая крапивница – далеко не редкое состояние. По данным мировых эпидемиологических исследований ее хотя бы раз в жизни переносит каждый 4-й житель нашей планеты, причем дети болеют чаще взрослых.
Крапивница может быть самостоятельным заболеванием или симптомом другой патологии (например, аутовоспалительного синдрома), но проявляется всегда одинаково – возникновением волдырей и отеков.
Волдырь, или уртикарный элемент, внешне напоминает реакцию на укус комара и по сути представляет собой отек верхних слоев кожи. Ангиоотек (ранее носивший название отек Квинке), который тоже является симптомом крапивницы, также представляет собой отек, но более глубоких слоев кожи и подкожной клетчатки.
Причины возникновения
Острая крапивница, вопреки частому заблуждению, достаточно редко связана с аллергией.
Наиболее частыми причинами острой крапивницы выступают:
- инфекции, в том числе респираторные – грипп, коронавирус и другие (это особенно актуально у детей – до 80% всех случаев острой крапивницы);
- прием лекарственных препаратов (в первую очередь – антибактериальных и противовоспалительных средств);
- ужаления и укусы насекомых.
При аллергической природе острой крапивницы действует правило – четкая взаимосвязь симптомов с аллергеном.
Например, крапивница возникает всегда при употреблении арахиса, независимо от его количества, или при каждом контакте шерстью кота, но не появляется без воздействия этих факторов.
Симптомы крапивницы
Как уже упоминалось, симптомы острой крапивницы – высыпания (волдыри) и отеки (правильнее – ангиоотеки) (рис. 1,2).
Как выглядит острая крапивница:
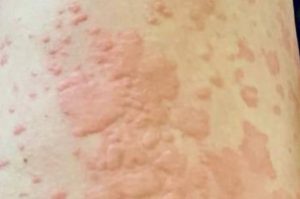

Более чем у половины пациентов крапивница проявляется только высыпаниями, у части – и высыпаниями, и отеками и лишь у 6% – только ангиоотеками.
Высыпания обычно сопровождаются зудом кожи, иногда ощущением жжения, покалывания, общего дискомфорта и даже небольшим повышением температуры тела.
Отеки могут возникать в области век, ушей, губ, стоп и кистей. Менее частые и более опасные локализации – ангиоотеки языка и гортани. Они требуют неотложной медицинской помощи.
Продолжительность крапивницы
Сколько длится острая крапивница?
Острой крапивницей называют все вышеперечисленные симптомы продолжительностью не более 6 недель. При превышении этого временного промежутка крапивница становится хронической. Переход в хроническую форму встречается достаточно редко.
Таким образом, продолжительность крапивницы может быть различной – от нескольких часов до нескольких лет. Наиболее частая ситуация, к счастью, первая.
Диагностика острой крапивницы
Острая крапивница – диагноз, который врач определяет по характерным клиническим проявлениям и истории пациента, то есть проведение специализированного обследования в большинстве случаев требует.
Если предполагается связь крапивницы с определенным аллергеном или иной причиной (например, инфекцией), проводят обследование для ее уточнения. Универсальной диагностики острой крапивницы не существует.
Красные флаги, позволяющие усомниться в диагнозе крапивницы, включают следующие:
- время жизни высыпаний более 24 ч,
- лихорадка (без сопутствующей респираторной инфекции)
- боли в мышцах и суставах
- другие ощущения (например, болезненность высыпаний)
- высыпания на слизистых оболочках
Лечение крапивницы
Лечение острой крапивницы включает два основных пути – исключение провоцирующего фактора (если он очевиден, как в примере про арахис) и прием лекарственных препаратов, позволяющих контролировать симптомы крапивницы.
Такими препаратами являются современные средства от аллергии – неседативные (не вызывающие сонливости). Они способны полностью или частично устранить высыпания и зуд кожи.
В более редких ситуациях, когда их эффект недостаточен или существуют особые показания (например, отеки опасных локализаций), возможно применение глюкокортикостероидных препаратов минимально возможным курсом, необходимого для купирования симптомов.
При возникновении ангиоотеков, особенно сопровождающихся дискомфортом при глотании и дыхании, нечеткой речью, необходимо вызвать бригаду Скорой медицинской помощи.
До приезда врачей необходимо действовать следующим образом:
- Прекратить контакт с провоцирующим фактором, если это возможно, например, введение лекарства, контакт с аллергеном; в случае ужаления – удалить жало.
- Дать пациенту принять антигистаминный препарат, лучший выбор в этом случае – лекарства быстрого действия, например, левоцетиризин экспресс.
- По возможности приложить прохладный компресс или сухой лед к области отека для уменьшения выраженности симптомов.
- Контролировать состояние пациента и основные показатели – пульс, дыхание, артериальное давление.
Впоследствии обязательно обсудите с аллергологом алгоритм действий в экстренной ситуации, на случай, если она повторится и методы первой помощи при острой крапивнице.
Соблюдение низкогистаминовой или гипоаллергенной диеты (в отсутствие четких симптомов пищевой аллергии), ранее активно назначаемой при крапивнице, по результатам клинических исследований не принесло значимого эффекта. Однако был отмечен высокий риск обеднения рациона за счет дефицита микро- и макронутриентов, особенно при длительных пищевых ограничениях.
Часто задаваемые вопросы
1. Можно ли заразиться крапивницей?
Нет. Крапивница – это реакция кожи, точнее находящихся в ней тучных клеток и базофилов.
Заблуждение о том, что крапивницей можно заразиться, существует еще с тех давних пор, когда природа крапивницы была не изучена, а яркие симптомы крапивницы очень напоминали проявления инфекционных болезней, например, краснухи или кори.
2. Крапивница – это всегда аллергическое заболевание?
На самом деле, как мы уже знаем, крапивница очень редко является аллергическим заболеванием. Инфекции, лекарства и насекомые, напротив, частые причины.
3. Правда ли, что крапивница – симптом паразитоза?
В развивающихся странах, где в одной реке стирают белье, водят коров на водопой и берут воду с целью питья людям, да, это так. В развитых странах это нечастая история. И важно помнить о том, что паразитозы имеют лабораторные и клинические проявления, не только в виде крапивницы.
4. При крапивнице нужно принимать сорбенты?
В редких случаях это имеет смысл. А именно, когда в качестве причины крапивницы подозревается недавний прием продукта или лекарства, сорбент может принести пользу. Но во всех остальных случаях (а их большинство) смысла нет. Тем более бесполезен курсовой прием подобных препаратов.
5. Если у меня крапивница, то нужно проводить «чистку» печени, дезинтоксикацию, восстанавливать кишечную микробиоту?
Нет. Заблуждение о том, что крапивница связана нарушением работы печени, кишечника, возникло десятилетия назад, когда многие кожные процессы пытались объяснить какими-то «внутренними» причинами.
С тех пор многочисленные научные исследования продемонстрировали отсутствие подобной связи.
Источники
- Федеральные клинические рекомендации «Крапивница». Российская ассоциация аллергологов и клинических иммунологов, Союз педиатров России, Общероссийская общественная организация “Российское общество дерматовенерологов и косметологов”, 2023 г.
- Kaplan AP. Urticaria and angioedema. In: Middleton’s Allergy: Principles and practice, 7th, Adkinson NF, Bochner BS, Busse WW, Holgate ST, Lemanske RF, Simons FER (Eds), Mosby, St Louis, MO 2009. Vol 2, p.1063.
- Zuberbier, T., Balke, M., Worm, M., Edenharter, G. & Maurer, M. Epidemiology of urticaria: a representative cross-sectional population survey. Clin. Exp. Dermatol. 35, 869–873 (2010).
- Kulthanan, K., Chiawsirikajorn, Y. & Jiamton, S. Acute urticaria: etiologies, clinical course and quality of life. Asian Pac. J. Allergy Immunol. 26, 1-9 (2008).
- Cetinkaya, P. G. et al. Predictive factors for progression to chronicity or recurrence after the first attack of acute urticaria in preschool-age children. Allergol. Immunopathol. 47, 484–490 (2019).
- Humphreys, F. & Hunter, J. A. The characteristics of urticaria in 390 patients. Br. J. Dermatol. 138, 635-638 (1998).
- Magen, E., Zueva, E., Mishal, J. & Schlesinger, M. The clinical and laboratory characteristics of acute spontaneous urticaria and its progression to chronic spontaneous urticaria. Allergy Asthma Proc. 37, 394–399 (2016).
- Mortureux P, Léauté-Labrèze C, Legrain-Lifermann V, Lamireau T, Sarlangue J, Taïeb A. Acute urticaria in infancy and early childhood: a prospective study. Arch Dermatol. 1998 Mar;134(3):319-23. doi: 10.1001/archderm.134.3.319.
- Grattan CE, Humphreys F, British Association of Dermatologists Therapy Guidelines and Audit Subcommittee. Guidelines for evaluation and management of urticaria in adults and children. Br J Dermatol 2007; 157:1116.
- Zuberbier T. A Summary of the New International EAACI/GA(2)LEN/EDF/WAO Guidelines in Urticaria. World Allergy Organ J 2012; 5:S1.
- Techasatian L, Phungoen P, Chaiyarit J, Uppala R. Etiological and predictive factors of pediatric urticaria in an emergency context. BMC Pediatr. 2021 Feb 19;21(1):92.
- Pruksachatkunakorn C, Apichartpiyakul N, Kanjanaratanakorn K. Parvovirus B19 infection in children with acute illness and rash. Pediatr Dermatol. 2006 May-Jun;23(3):216-8.
- Liu, T.-H. et al. Significant factors associated with severity and outcome of an initial episode of acute urticaria in children. Pediatr. Allergy Immunol. 21, 1043–1051 (2010).
- Tanaka, T., Hiragun, M., Hide, M. & Hiragun, T. Analysis of primary treatment and prognosis of spontaneous urticaria. Allergology International 66, 458-462 (2017).
- Joint Task Force on Practice Parameters. The diagnosis and management of urticaria: a practice parameter part I: acute urticaria/angioedema part II: chronic urticaria/angioedema. Joint Task Force on Practice Parameters. Ann Allergy Asthma Immunol 2000; 85:521.
- Jaiganesh T, Wiese M, Hollingsworth J, et al. Acute angioedema: Recognition and management in the emergency department. Eur J Emerg Med 2013; 20:10.








