Для пациентов с диабетом 1 и 2 типа понимание принципов действия и правил применения таких препаратов критически важно. В этой статье мы разберем, что такое базальный инсулин при диабете, как его правильно использовать и какие современные решения предлагает медицина.
Что такое базальный инсулин
Базальный инсулин — это форма гормона, которая обеспечивает стабильный фоновый уровень инсулина в крови на протяжении длительного времени. В отличие от болюсного инсулина, который вводится для коррекции скачков глюкозы после еды, базальный инсулин поддерживает работу организма между приемами пищи и во время сна.
У здорового человека поджелудочная железа непрерывно выделяет небольшое количество инсулина, чтобы предотвратить гипергликемию. У пациентов с диабетом эта функция нарушена, и восполнить дефицит помогают препараты базального инсулина.
Главная задача таких лекарств — имитировать естественную базальную секрецию инсулина. Они действуют плавно, без резких пиков, что снижает риск гипогликемии. Важно отличать базальный и болюсный инсулин: первый работает 12–24 часа, второй — быстро и кратковременно. Например, если человек пропускает прием пищи, базальный инсулин продолжает контролировать глюкозу, тогда как болюсный в такой ситуации может вызвать чрезмерное снижение глюкозы в крови.
Типы базального инсулина
Современные препараты базального инсулина делятся на две группы: человеческого инсулина (НПХ-инсулины) и аналоги инсулина пролонгированного действия.
- Человеческие НПХ-инсулины (например, «Протафан», «Хумулин НПХ»).
- Продолжительность действия: 12–16 часов.
- Требуют введения дважды в сутки.
- Подходят для пациентов с четко спланированным режимом дня.
- Аналоги инсулина пролонгированного действия (например, «Лантус» (гларгин), «Левемир» (детемир), «Тресиба» (деглудек)).
- Продолжительность действия: 24–42 часа.
- Отличаются стабильным всасыванием и минимальным риском гипогликемии.
- Допускают гибкий график инъекций (например, «Тресиба» вводится 1 раз в сутки в любое удобное время).
Когда и как назначается базальный инсулин
Базальный инсулин при диабете назначается, когда пероральные препараты или диета не обеспечивают целевых значений глюкозы. Для диабета 1 типа он обязателен с момента постановки диагноза, поскольку поджелудочная железа почти не вырабатывает инсулин. При диабете 2 типа переход на инъекции происходит на поздних стадиях, когда бета-клетки истощаются.
Схему терапии определяет эндокринолог. Стартовая доза рассчитывается исходя из веса пациента. Как рассчитать базальный инсулин точнее? Здесь важно учитывать уровень глюкозы натощак. Если утренние показатели стабильно выше нормы, дозу увеличивают на несколько единиц каждые 3 дня, пока не будет достигнут целевой диапазон.
Подбор базального инсулина требует регулярного мониторинга. Пациент ведет дневник самоконтроля, отмечая уровень сахара перед едой и перед сном. Это помогает выявить, в какое время действие препарата ослабевает. Например, если глюкоза растет к утру, возможно, вечерней дозы недостаточно.
Как правильно вводить базальный инсулин
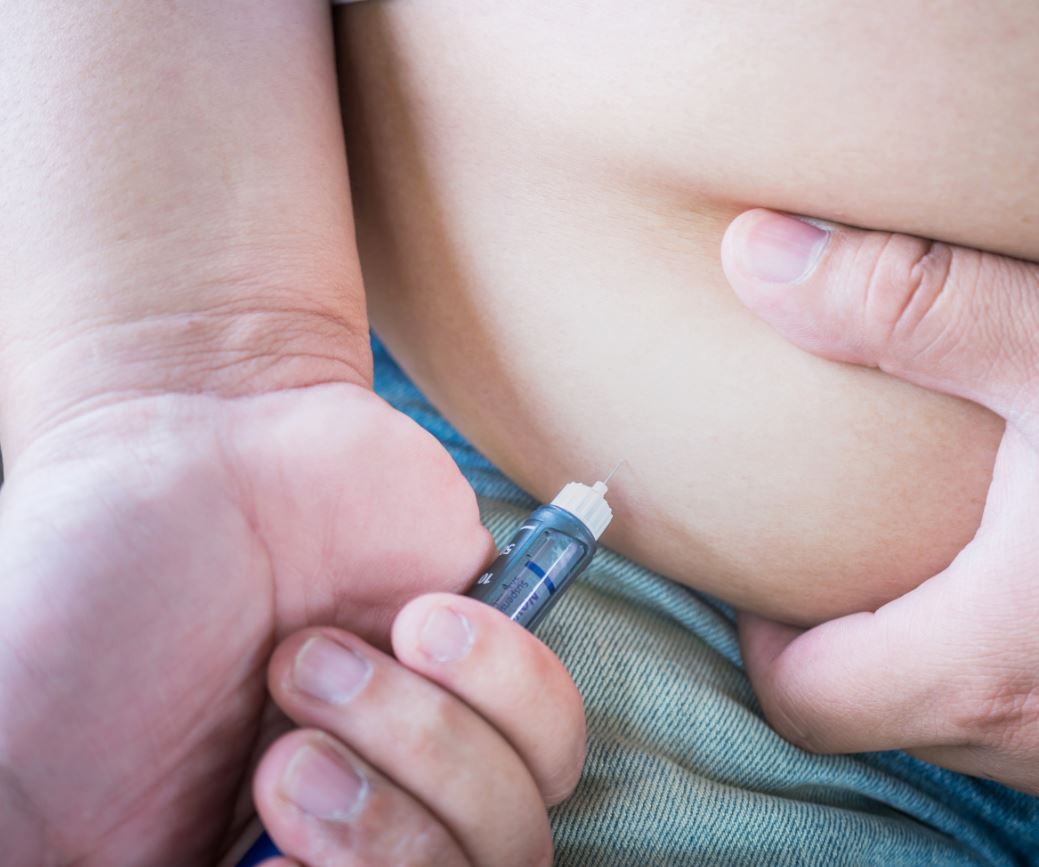
Техника введения влияет на эффективность терапии. Базальный инсулин вводится подкожно в области с медленным всасыванием: живот (на расстоянии 5 см от пупка), бедра (передняя поверхность), плечи или ягодицы.
Основные правила:
- Используйте шприц-ручку или инсулиновый шприц.
- Меняйте места инъекций, чтобы избежать липодистрофии.
- Не массируйте область укола — это ускоряет всасывание и нарушает эффект «плато».
Как работает базальный инсулин
Действие базального инсулина направлено на поддержание стабильного уровня глюкозы в крови вне зависимости от приема пищи. После подкожной инъекции препарат медленно всасывается в кровь, создавая «плато» — равномерную концентрацию гормона.
Это позволяет:
- подавлять выработку глюкозы печенью (глюконеогенез);
- замедлять распад жиров на кетоновые тела;
- предотвращать резкие колебания сахара в ночное время и между приемами пищи.
Побочные эффекты при применении базального инсулина
Как и любой лекарственный препарат, базальный инсулин может вызывать нежелательные реакции.
Наиболее распространенные из них:
- Гипогликемия — снижение уровня глюкозы ниже 3,9 ммоль/л. Риск выше при пропуске еды, физической нагрузке или передозировке.
- Липодистрофия — уплотнение или атрофия подкожной жировой клетчатки в местах инъекций. Чтобы избежать этого, важно регулярно менять области введения (живот, бедра, плечи).
- Аллергические реакции — зуд, покраснение в месте укола. Редко встречается системная аллергия, требующая замены препарата.
Как контролировать эффективность базального инсулина
Подбор базального инсулина и его дозировки — процесс, требующий активного участия пациента. Основной инструмент контроля — расчет базального инсулина на основе данных самоконтроля.
Вот ключевые шаги:
- Измеряйте уровень глюкозы натощак утром и перед сном.
- Сравнивайте показатели с целевым диапазоном (обычно 4,0–7,0 ммоль/л).
- Если сахар стабильно выходит за пределы нормы, корректируйте дозу на 1–2 ЕД каждые 3 дня.
Важно помнить, что базальный и болюсный инсулин влияют на разные аспекты гликемии. Чтобы исключить ошибки, проведите «тест на базальный инсулин»: пропустите один прием пищи, измеряя сахар каждые 2 часа. Если уровень остается стабильным — доза подобрана правильно.
Информация о препаратах и дозировках представлена для ознакомления. Схему терапии должен назначать врач, учитывая индивидуальные особенности пациента.
Заключение
Базальный инсулин — незаменимый компонент терапии при диабете 1 и 2 типа. Современные препараты базального инсулина обеспечивают стабильный контроль гликемии и снижают риск осложнений. Однако успех лечения зависит от правильного подбора базального инсулина, регулярного самоконтроля и сотрудничества с эндокринологом.
Помните: базальный инсулин при диабете не заменяет здоровый образ жизни. Сбалансированное питание, физическая активность и отказ от вредных привычек усиливают эффекты терапии. Если вы только начинаете использовать препараты инсулина, не стесняйтесь задавать вопросы специалисту — это поможет избежать ошибок и повысить качество жизни.
Часто задаваемые вопросы
Можно ли пропустить инъекцию?
Нет. Пропуск приведет к росту глюкозы и риску гипергликемии. Если вы забыли сделать укол, введите дозу как можно скорее (по аналогии с гибким графиком) или обратитесь к врачу.
Как сочетать базальный и болюсный инсулин?
Болюсный вводится перед едой, базальный — по схеме. Разделяйте инъекции разными шприцами и местами введения.
Что делать при передозировке?
Примите быстрые углеводы (сок, глюкозу) и контролируйте сахар каждые 15–30 минут. При появлении признаков спутанности или нарушения сознания может потребоваться экстренная помощь.